|
7 Tauchmedizin erläutert für Taucher relevante Teile der Medizin. |
01 Gasgesetze |
7. Tauchmedizin
7.1 Organe und Organsysteme
7.1.1 Herz und Blutkreislauf
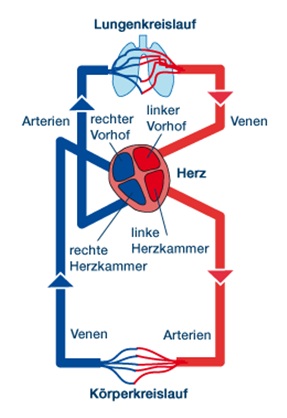
7.1.1.1 Blutkreislauf
|
7.1 Organe und Organsystem |
|
Das Herz pumpt das Blut durch den Körper. Organe, Gewebe und Zellen werden so mit Sauerstoff versorgt und Abfallstoffe wie Kohlendioxid abtransportiert. Dabei wird der Blutkreislauf in den
- kleinen Kreislauf (Lungenkreislauf) und den
- großen Kreislauf (Körperkreislauf) eingeteilt.
7.1.1.2 Lungenkreislauf
Die rechte Herzhälfte versorgt den kleinen Kreislauf oder
Lungenkreislauf:
Die rechte Herzkammer (Ventriculus dexter) pumpt das Blut über die Pulmonalklappe in die
Lungenarterie und von hier über sich verzweigende Arterien und Arteriolen bis in die
Kapillaren der Lunge.
Dort wird das Blut mit Sauerstoff angereichert und strömt weiter über die Kapillaren in
Venolen und Venen bis in den linken Vorhof (Atrium). Von hier gelangt das Blut über die
Mitralklappe in die linke Herzkammer (Ventriculus sinister).
7.1.1.3 Körperkreislauf
Der große Kreislauf oder
Körperkreislauf
wird von der linken Herzhälfte angetrieben:
Die linke Herzkammer pumpt mit Sauerstoff angereichertes Blut über die Aortenklappe in die
Hauptschlagader (Aorta). Von dort aus gelangt es in die Arterien und im weiteren Verlauf
in die kleineren Arteriolen. Schließlich fließt es in die
Kapillaren,
die Bindeglieder zwischen Arterien
und Venen, welche unter
anderem für den Stoffaustausch zwischen Blut und Gewebe zuständig sind. Hier gibt das Blut
Sauerstoff und Nährstoffe an die Zellen ab und nimmt Abfallstoffe, wie etwa Kohlendioxid, auf.
Im Anschluss wird das nun sauerstoffarme Blut zurück zum Herzen geleitet. Dabei fließt es
von den Kapillaren zunächst in besonders kleine Venen, die Venolen, welche sich zu immer
größer werdenden Venen zusammenschließen. Über die Hauptvene fließt das Blut in die rechte
Vorkammer und über die Trikuspidalklappe in die rechte Herzkammer.
7.1.2 Das Ohr
Das Ohr ist das menschliche Organ, welches für das Hören zuständig ist. Es besteht aus drei Segmenten:
- dem äußeren Ohr mit der Ohrmuschel und dem äußeren Ohrkanal
- dem Mittelohr mit dem Trommelfell, den Gehörknöchelchen (Hammer, Amboss und Steigbügel) und der Mittelohrhöhle
- dem Innenohr, welches aus der Gehörschnecke Cochlea) und dem inneren Gehörgang besteht
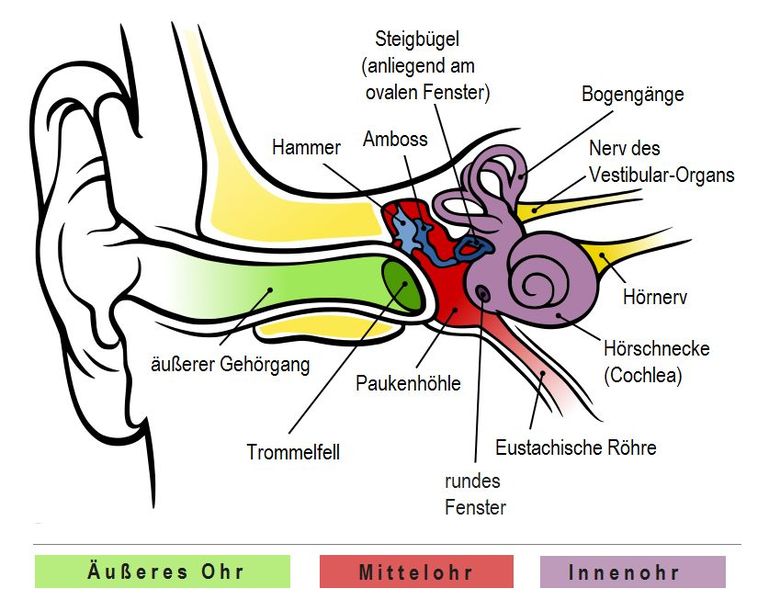
Das Ohr ist im Felsenbei im Schädel eingebettet. Das äußere Ohr ist dafür ausgelegt,
die Schallwellen aufzunehmen. Der Schall wird durch Trommelfell in Vibrationen umgewandelt,
an das Mittelohr weitergegeben und durch die Gehörknöchelchen verstärkt. Die Bewegungen
setzen sich in der Gehörschnecke fort, wo sie je nach Tonhöhe an unterschiedlichen Stellen
Erregungen auslösen. Diese werden vom Gehirn ausgewertet und zu Tönen umgewandelt.
Mit dem Ohr nehmen wir aber nicht nur Töne und Geräusche wahr; es ermöglicht uns auch,
das Gleichgewicht zu halten. Das Innenohr beinhaltet neben dem Gehör auch das
Gleichgewichtsorgan:
die drei Bogengänge an der Schnecke.
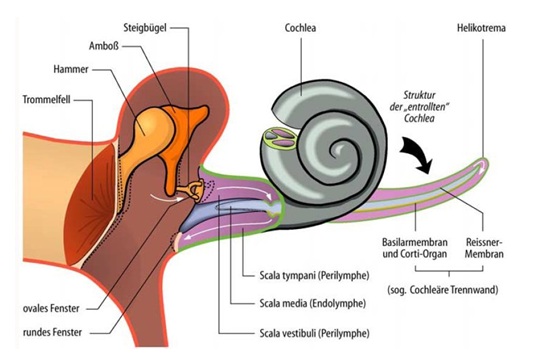
Der Knochenapparat im Mittelohr verstärkt die Schallwellen und führt in der Schnecke zu
einer stehenden Welle. Hohe Frequenzen haben das Maximum am Anfang der Schnecke, tiefere
Töne (kleinere Frequenzen) haben ihr Maximum am Ende (genauer: im Mittelpunkt der Schnecke).
Die Schnecke geht hin und zurück zum Mittelohr.
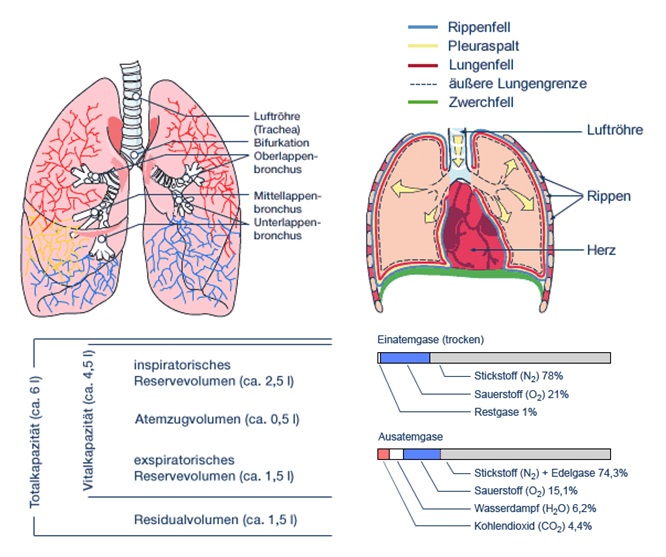
7.1.3 Die Lunge
Darstellung der Lunge: Bronchien und Lappen:
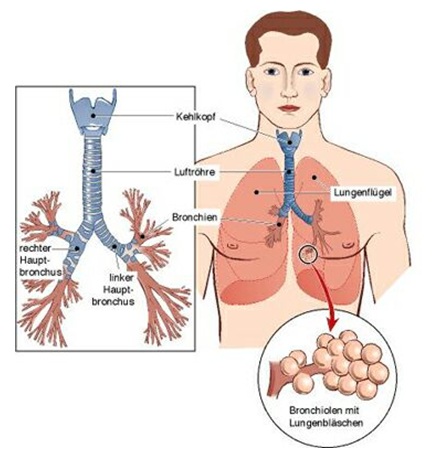 Die Lunge (Pulmo) dient
der Atmung des Menschen. Sie besteht aus durch Bindegewebe miteinander verbundene, verzweigte
Aufteilungen der Bronchien
bis hin zu den Lungenbläschen
sowie einem parallel verlaufenden Gefäßsystem.
Die Lunge (Pulmo) dient
der Atmung des Menschen. Sie besteht aus durch Bindegewebe miteinander verbundene, verzweigte
Aufteilungen der Bronchien
bis hin zu den Lungenbläschen
sowie einem parallel verlaufenden Gefäßsystem.
Der Mensch nimmt die ihn umgebende Luft über die Nase und - seltener - durch den Mund auf.
Das Innere der Nase ist mit einer Schleimhaut ausgekleidet, die die eingeatmete Luft anfeuchtet,
erwärmt und von Verschmutzungen reinigt. Nasen- und Mundhöhle sind über den Rachen miteinander
verbunden. Über den Kehlkopf erreicht die Luft zunächst die Luftröhre (Trachea). Diese ist ein
zehn bis zwölf Zentimeter langes, biegsames Rohr, welches sich vor dem vierten Brustwirbel teilt
und in der Luftröhrengabel (Bifurcatio tracheae) in zwei Hauptbronchien mündet - eine für die
rechte, eine für die linke Lunge.
Die Hauptbronchien teilen sich rechts in drei und links in zwei so genannte Lappenbronchien.
Diese verzweigen sich weiter in Segment- und Subsegmentbronchien. Am Ende dieser fortlaufenden
dichotomen Teilungen entstehen die Bronchiolen, die über die Alveolargänge in die Lungenbläschen
(Alveolen) übergehen. Die Lungenbläschen sind von einem Kapillarnetz umgeben. Die außerordentlich
dünne Gewebsschicht von etwa einem Mikrometer Dicke zwischen Lungenbläschen und den blutgefüllten
Kapillaren begünstigt den Austausch, also den Diffusionsvorgang, zwischen der aufgenommenen Luft
und dem Blut. Während das Blut durch die Lungenkapillaren fließt, binden die roten Blutkörperchen
Sauerstoff und geben das ebenfalls chemisch gebundene Kohlendioxid ab.
7.2 Tauch-Unfälle
7.2.1 Barotrauma
7.2.1.1 Definition
Körperliche Schädigung durch Druckdifferenzen.
7.2.1.2 Kopf
Schwerpunkte: Stirn- und Nasennebenhöhlen.
7.2.1.3 Ohr
Siehe Aufbau Ohr
Schädigungen in der Regel durch:
- Dehnung oder Riss des Trommelfells.
- Mechanische Schädigung der Hör-Sensoren (Härchen in der Schnecke) durch starke Druck oder Schall-Stöße (z.B. Schlag aufs Ohr, lautes Geräusch, z.B. platzender Hochdruck-Schlauch). Siehe auch Tinitus und Dekompressionskammer.
- Durch Dekompressionsunfälle oft auch Schädigung des Gehörsinns möglich (da die Hör-Sensoren (Härchen in der Schnecke) von Haus aus schon schlecht mit Sauerstoff versorgt werden). Siehe Dekompressionskammer.
7.2.1.4 Lunge
- Spontaner Lungenriss.
Eigentlich reißt hier das Lungenfell (Riss der Lunge selbst seeehr selten). Das kann schon ab 1.20 m Wassertiefe passieren. D.h. in den Zwischenraum zwischen Lungenfell und Rippenfell (dort ist normalerweise ein Unterdruck) kommt Luft und die Lunge kollabiert. - Peripherer Lungenriss
- Zentraler Lungenriss.
D.h. i.d.R. die Alveolen (Lungenbläschen) zerreißen und Luft kommt in den Blutkreislauf und die Gefäße (das heißt Emphysem). Das kann zu beachtlichen Schwellungen durch Luft im Gewebe führen. Das Gas wird in der Regel vom Gewebe absorbiert und abgeatmet. Die große Gefahr ist hier die Verstopfung der Gefäße durch Luftblasen. Diese Luftblasen können zusätzlich bei Druckänderungen (Auftauchen) wachsen, wodurch die Gefahr für weitere Verstopfungen, Air-Trapping usw. entsteht.
Kennzeichen sind:- Atemnot
- Schmerzen im Brustkorb
- Hustenanfälle
- Blaue Lippen
- Schock
- Hautknistern (wie bei Schneeball) bei Haup-Emphysem
- Ggf. neurologische Ausfälle (AGE), was dann auf eine arterielle Gas-Embolie schließen lässt, d.h. Luftbläschen kamen in die Arterie und von dort zum Gehirn.
- Erste Hilfe:
- Sauerstoff (!)
- Ggf. HLW (Herz-Lungen-Wiederbelebung)
- Dekompressionskammer
- Air-Trapping.
Meist verursacht durch verstopfte Bronchen, oft gepaart mit zu schnellem Auftauchen. Die Ursache sind häufig eine starke Erkältung, Fieber oder eine Lungen-Entzündung). D.h. in der Lunge kann Air-Trapping auch im „größeren Maßstab“ auftreten. Eingeatmete und in Alveolen und Bronchen befindliche Luft kann durch Zulagerung (z.B. von Schleim) beim (schnellen) Auftauchen nicht mehr abgeatmet werden und die Alveolen oder Bronchen bersten. Gas kann ins Gewebe oder den Blutkreislauf übertreten. Siehe Zentraler Lungenriss.
7.2.1.5 Air-Trapping
Luft wird eingeschlossen, entweder in einem Organ (Nebenhöhle, Lungenbläschen, Bronchen,
usw.) oder in Form von Bläschen, z.B. an einer Engstelle um Gewebe oder Blutkreislauf.
Durch Druckänderungen beim Auftauchen dehnt sich die Luft weiter aus. Dies führt zu
Barotraumen, Schmerzen, Rissen oder verstärkt Verstopfungen.
Bei Verstopfungen ist die Folge, dass das dahinterliegende Gewebe nicht mehr durchblutet
wird und ggf. abstirbt. Ein Riss kann zum Übergang von Gas ins Gewebe oder in den Blutkreislauf
führen, d.h. die Gasbläschen können zu anderen Organen, im arteriellen Blutkreislauf ins Gehirn
kommen.
7.2.2 Blasenbildung
7.2.2.1 Entstehung
- Ab 50% Überspannung beginnt die Blasenbildung rasant.
- Bildung von labilen Gaskernen an strukturellen Unregelmäßigkeiten = Micro-Bubbles / Blasen-Kerne.
- Weiteres Blasenwachstum über 0.1 mm,
- Zusätzliches Wachstum durch Boyle-Mariotte (Blasenvergrößerung beim Auftauchen)
- Abriss
- Blasen konfluieren, d.h. mehrere Blasen fließen zusammen und bilden größere Blasen
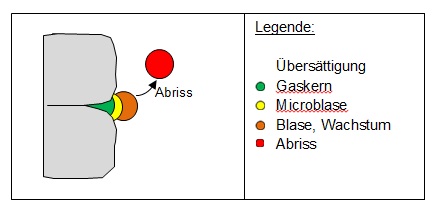
Die Blasenbildung entsteht besonders:
- Im venösen System
- In Zellen
- Im Interstitium (Zellzwischenwände)
- Bevorzugt an Strukturbrüchen
- An Metallen (Schrauben, Nägel, usw.)
Gaskerne und Mikroblasen gehen während des Tauchgangs oder durch Deko- und Safety-Stopps
wieder zurück.
Blasen nicht!
50% Überspannung bedeutet:
Nimmt der Umgebungsdruck eines Gases nicht mehr als 50% vom
Sättigungswert ab, so kommt es gerade nicht zur Blasenbildung.
Praxis-Beispiel:
z.B. Tauchtiefe von 41m
Sättigungswert N2 ...... : 5,1 bar * 0,78 bar = 4 bar
50% von 4 bar ................ : 2 bar
Umgebungsdruck ...... : 2 bar entsprechen: 2 bar / 0,78 bar = 2.6 bar ➡ 16 m Tauchtiefe
➡ Steigt man von einer Tauchtiefe von 41 m schnell auf unter 16 m auf, so beginnt
die Blasenbildung rasant.
Hier eine Tabelle zur obigen Berechnung die mit 0.8 statt mit 0.78% Stickstoff arbeitet
(so sind die Zahlen runder):
|
Tiefe |
PLuft |
P(N2) |
Delta zu 40 m |
|
0 m |
1,0 bar |
0,8 bar |
3,2 bar |
|
10 m |
2,0 bar |
1,6 bar |
2,4 bar |
|
15 m |
2,5 bar |
2,0 bar |
2,0 bar |
|
20 m |
3,0 bar |
2,4 bar |
1,6 bar |
|
30 m |
4,0 bar |
3,2 bar |
0,8 bar |
|
40 m |
5,0 bar |
4,0 bar |
0,0 bar |
Daraus ergeben sich rechnerisch folgende "Schnell-Auftauchtiefen".
D.h bei einem schnellen Aufstieg (z.B. unkontrollierter- oder Not-Aufstieg) aus einer
Tauchtiefe von 20 m kommt es erst bei einer Wassertiefe von 5 m zu einer Blasenbildung.
Der Aufstieg von 20 m auf 5 m war damit der ungefährlichere Teil, oberhalb von 5 m muss
mit verstärkter Blasenbildung gerechnet werden.
|
Max. Tiefe |
Max. (Schnell-) |
|
40 m |
max. 15 m |
|
30 m |
max. 10 m |
|
20 m |
max. 5 m |
|
10 m |
max. 0 m |
Die Tabelle macht klar, warum Anfänger zu Beginn nur in geringen Tiefen tauchen sollten.
Die "gefährlicheren" Tiefen für ein Barotrauma sind zwar die ersten 10 m (da hier die größten
Druckänderungen auftreten), sind aber für einen unkontrollierten Aufstieg, Notaufstieg,
Durchschießen, usw. für die Bläschenbildung - und damit das Absterben von Gewebe -
weniger gefährlich.
7.2.2.2 Folgen
- Lokale mechanische Wirkung durch Blasen
- Verstopfung des Lungenfilters. Folge: Blut geht Umwege, weil der Widerstand zu groß wird (Shunt).
- Übertritt in den arteriellen Blutkreislauf (und somit zum Gehirn)
- Blockaden, Hypoxie (Sauerstoffarmut), Ödem (Einlagerung), Entzündungsreaktionen
- Blasen lösen den Fremdkörper-Reiz aus, d.h. der Körper aktiviert die Gerinnung. D.h. das Fibrin umhüllt die Blase und verstopft so das Gefäß permanent.
7.2.3 Dekompressions-Unfälle (DCS)
7.2.3.1 DCS-Klassen
DCS Typ I : Müde, Muskelkater, …, bis hin zu Schmerzen
DCS Typ II : mit Störungen des Nervensystems und der Atmung
DCS Typ III : Langzeiterkrankungen bei Berufstauchern (zu geringe Tauchpausen, Bläschenbildung)
Wichtig ist die Angabe
Dekompressions-Unfall
(nicht Dekompressions-Krankheit), da einige Versicherungen sonst eventuell behaupten es wäre
eine Krankheit und zahlen nicht.
7.2.3.2 DCS-Risikofaktoren
- Risiko ab BMI > 30
- Gefährlich ab BMI > 40
- Dehydration (dickeres Blut begünstigt die Einlagerung von Gaskeimen), z.B. durch
- Zu wenig Flüssigkeit
- Durchfall
- Alkohol, Kaffee, Tee,
- Schwitzen
- Taucherdiurese (Wasserlassen beim oder nach dem Tauchen)
- zu trockener Luft im Flugzeug, weil in Flugzeugen Luft aus größerer Höhe verwendet und komprimiert wird [und dort hat die Luft weniger Feuchtigkeit].
- Kälte
- Stress
- JoJo-Tauchen
- Kritisches Tauchprofil
7.2.3.3 Erste Maßnahmen
- Frühsymptome treten oft erst nach einer Weile nach dem Auftauchen auf (z.B. nach 10 min am Schiff)
- Sauerstoff geben. IMMER!
- Flüssigkeit trinken, wenn möglich
- Auskühlung verhindern
- Rettungskette
- Erschütterungen möglichst vermeiden
7.3 Atmung
7.3.1 Allgemein
Die Atemwege werden zwischen den oberen und den unteren
Atemwegen unterschieden.
Die unteren Atemwege beginnen oberhalb des
Kehlkopfes.
Zu ihnen zählen die Luftröhre,
die Hauptbronchen,
die Alveolen (Lungenbläschen)
und das Zwerchfell
(„Zwerch“: Mittelhochdeutsch: „quer“).
Wichtig für die Atmung ist der Unterdruck im
Pleuralspalt
(zwischen Lungenfell und Rippenfell), der die Lunge in ihrer Ausdehnung hält.
Kommt Luft in den Pleuralspalt und der Unterdruckt verringert sich, kollabiert die
Rolle und zieht sich zusammen (Abhilfe ist hier ein langsames „Auspumpen“ des Pleuralspaltes.
7.3.2 Essoufflement
7.3.2.1 Beschreibung
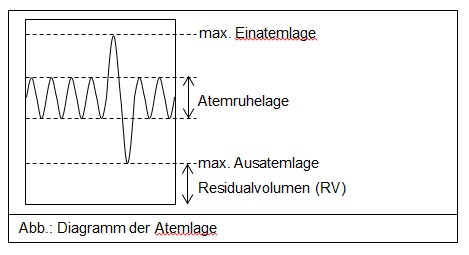
Ursache eines Essoufflements
(Frz.: Kurzatmigkeit / außer Atem) ist eine Ermüdung der Atemmuskulatur, besonders der Ausatemmuskulatur
(da das Ausatmen an der Wasseroberfläche sonst die Schwerkraft macht und man das nicht so sehr gewohnt ist).
Dadurch nimmt das Residualvolumen
zu, wodurch weniger CO2 abgeatmet wird. Die CO2-Konzentration im Blut steigt und
damit der Atemreiz (der über das CO2 gesteuert wird).
Der Taucher weist eine hektische Atmung auf und kommt in Atemnot. Ein Anhalten der Atemluft wird zunehmend
schwieriger oder ist nicht mehr möglich. Angstgefühle entstehen.
Die Gefahren sind v.a. ein möglicher Notaufstieg des Tauchers. Zusätzlich droht eine Kohlendioxyd-Vergiftung.
7.3.2.2 Entstehung
- Anstrengung, z.B. gegen die Strömung schwimmen
- Kondition
- Stress, Kälte, Dunkelheit, Angst
- Zu viel Blei
- [Flaschenventil zu weit zugedreht]
- Je tiefer man taucht, desto eher kann man in ein Essoufflement kommen (da die Dichte mit zunehmender Tiefe zunimmt)
7.3.2.3 Maßnahmen
- Sofort stoppen, möglichst festhalten
- Dem Partner das Zeichen für Essoufflement geben (Arme machen den Ententanz)
- Partner beruhigen
- Zeit zum Erholen geben
- Tauchgang ggf. abbrechen
7.3.3 Hyperventilation und Schwimmbad-Blackout
7.3.3.1 Beschreibung
Hyperventilation
(wörtl. „überatmen“) := Längeres, bewusst ausgeführtes schnelleres, tiefes ein- und ausatmen
(um i.d.R. eine Leistungssteigerung beim Streckentauchen erreichen zu wollen).
Dadurch kann während des darauffolgenden Tauchens eine Bewusstlosigkeit hervorgerufen werden.
In Summe kann man sagen:
Hyperventilation versorgt den Körper nicht besser mit Sauerstoff, sondern verschiebt nur die
Schwelle für das Auslösen des Atemreizes nach unten, und zwar so tief, dass die Sauerstoff-
Versorgung des Körpers nicht mehr gewährleistet werden kann und ein
Schwimmbad-Blackout droht.
7.3.3.2 Streckentauchen nach Normalatmung
Während des Apnoetauchens
wird der im Körper gespeicherte Sauerstoff (O2) verbraucht und in Kohlendioxid
(CO2) umgewandelt. Die O2- Bindung des Sauerstoffes erfolgt am roten
Blutfarbstoff (Hämoglobin), welcher auch den Transport im Körperkreislauf zum Gewebe
besorgt. Erreicht der steigende CO2-Spiegel einen bestimmten Grenzwert, so
wird ein Reizsignal an das Atemzentrum gestellt. Der Taucher hat somit das dringende
Bedürfnis, den Apnoetauchgang zu beenden und wieder einzuatmen.
Für den Tauchenden besteht in der Regel keine Gefahr, denn zum Zeitpunkt des Atemreizes ist das
Gehirn noch ausreichend mit Sauerstoff versorgt. Nach dem Auftauchen wird der Taucher mit ein paar
tiefen Atemzügen das überflüssige CO2 abatmen und es wird sich nach ganz kurzer Zeit
wieder ein normaler CO2-Gehalt einstellen.
7.3.3.3 Streckentauchen nach Hyperventilation
Das Hämoglobin ist bei normaler Atmung schon zu 97 % mit Sauerstoff gesättigt.
Eine weitere Sauerstoffanreicherung im Blut ist durch Hyperventilation unter Normaldruckatmung
faktisch nicht mehr möglich. Wird nun unmittelbar vor dem Abtauchen hyperventiliert, so
wird durch die vermehrte Ausatmung mehr CO2 (Kohlendioxid) abgeatmet und der
CO2-Druck im Blut sinkt weit unter normal. Der Apnoetaucher kann somit für einen
längeren Zeitraum unter Wasser verweilen, bis ein erneuter Atemreiz erfolgt. Ist der im Blut
gespeicherte Sauerstoff aufgebraucht bevor der CO2-Gehalt die Atemreizschwelle erreicht,
so entsteht ein Sauerstoffmangel im Gehirn, was zur plötzlichen Bewusstlosigkeit führen kann
(Schwimmbad-Black-out). Der Begriff "Black-out" stammt aus dem englischen (black = schwarz, out = aus)
und bedeutet eine plötzliche, ohne Vorwarnung und Anzeichen eintretende Bewusstlosigkeit.
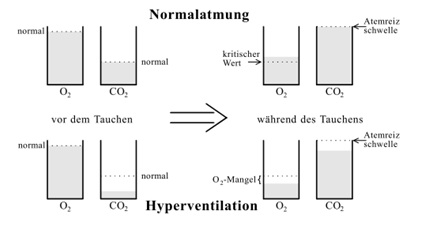
Die nächsten beiden Grafiken zeigen, dass nach Hyperventilation O2-Mangel eintreten kann,
bevor die Atemreizschwelle erreicht wird. Ohne Hyperventilation setzt die Atemreizschwelle
(automatisierter Zwang zur Einatmung) ein, bevor es zu einem O2-Mangel kommen kann.
7.3.4 Apnoetauchen
Apnoetauchen
= Freitauchen. Was passiert beim Tauchen ohne Tauchgerät?
Die Lungen werden maximal gefüllt (etwa 6 l). Beim Abtauchen nimmt der Umgebungsdruck mit
steigender Tiefe zu, dadurch wird der Brustkorb zusammengedrückt und der Bauch eingedrückt,
was zu einem Höhertreten des Zwerchfelles führt. Dadurch steigt auch im Brustinnern der
Druck an (Druckerhöhung = Volumenverkleinerung nach dem Boyle-Mariotteschen Gesetz).
In einer Wassertiefe von 30 Metern (Drucksteigerung auf das 4-fache) ist das Luftvolumen
in der Brust auf ein Viertel verkleinert. Die 6 Liter Gesamtkapazität sind auf einen Raum
von 1,5 Litern zusammengedrückt, dieser entspricht aber dem Volumen der Restkapazität
(Residualvolumen), d.h. dem Teil des Lungeninhaltes, der nach tiefer Ausatmung noch luftgefüllt
bleibt. Durch den ebenfalls 4-fachen Druck in dem Lungenvolumen herrscht aber noch Druckgleichheit
zwischen dem Innern der Lunge und dem umgebenden Wasser.
Nun ist jedoch die Tiefengrenze erreicht. Wird noch tiefer getaucht, steigt der Außendruck
weiter an. Der Druck im Brustinnenraum kann jedoch nicht mehr gesteigert werden, da der Brustkorb
nicht mehr ohne Verletzung verkleinert werden kann. Im Brustkorb entsteht ein relativer Unterdruck.
Dies ist für den Taucher das gefährliche Stadium. Es wird das im großen Blutkreislauf unter dem
Außendruck stehende Blut in den kleinen Lungenkreislauf und die Alveolen der Lunge hineingesogen.
Blut und Gewebeflüssigkeit wird in die Lunge gesaugt. Es kommt dabei zu einem Lungenödem, einem
Zustand, der dem Ertrinken ähnlich ist, da auch hierbei die Lunge mit Flüssigkeit gefüllt ist.
Bei einer Überschreitung der Grenztiefe für Freitaucher kommt es schnell zu einem Kollaps des Herzens,
dadurch zu Bewusstlosigkeit und anschließendem Ertrinken.
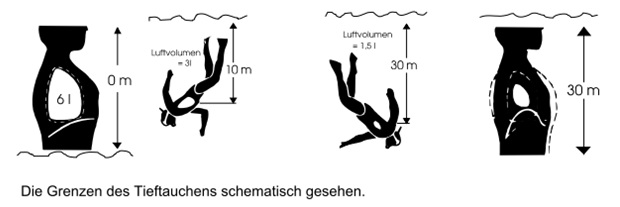
Zusammenfassung:
- Maximale Tiefe des „normalen“ Apnoetauchers sind 30m. Alles Tiefere ist gefährlich.
- Beim „normalen“ Apnoetauchen (bis 30m) bleibt der Innendruck gleich, da Bauch und Brustkorb bei steigendem Außendruck parallel zusammengedrückt werden und so der Innendruck in Etwa gleich dem Außendruck ist.
- Tiefer als 30m wird der Außendruck kontinuierlich höher als der Innendruck was zu Schädigungen führen kann.
7.3.5 Sparatmung
Sparatmung := bewusstes knausern mit Atemluft
Davon abgesehen dass man sich den Spaß am Tauchen nimmt und danach ggf. Kopfschmerzen hat ist es
nicht nur Irrsinn, sondern kompletter Irrsinn.
Warum ist Sparatmung Irrsinn?:
- Anreicherung von CO2 im Blut, Blut wird saurer.
- Ausschüttung von Stress-Hormonen.
- Gefäßerweiterung und damit verstärkter Sauersoff-Verbrauch (und ist somit Irrsinn).
- Verstärkter Sauerstoff-Verbrauch führt zu verstärkter CO2-Produktion.
➡ Kreislauf beginnt von vorne ➡ Irrsinn.
Warum isz Sparatmung kompletter Irrsinn:
- Sparatmung bedeutet i.d.R. starkes, langes Einatmen und anhalten der Luft.
- Der dadurch erhöhte intrapulmonale Dauerdruck behindert das Umspülen der Alveolen mit Blut.
- Es findet kein intrapulmonaler Gasaustausch mehr statt.
- Kein CO2 gelangt mindestens in das Residualvolumen.
- Dies führt zu einem venösen Rückstau.
- Damit zu Druckbelastungen um rechten Vorhof.
- Shunt öffnet sich.
- Möglicher Übertritt von Blasen in den arteriellen Kreislauf (und damit ins Gehirn).
➡ Sparatmung ist gefährlich und damit kompletter Irrsinn.
Sparatmung ist nutzlos, gefährlich, hat einen erhöhten Sauerstoff-Verbrauch zur Folge.
Eine Sparatmung in der Tiefe hat oft auch noch ein Essoufflement zur Folge.
Deshalb:
- Ruhig und kontrolliert atmen: Ja.
- Darauf achten, dass man ruhig und kontrolliert atmet: Ja
- Mit Luft knausern: Nein.
PS: erfahrene Taucher verbrauchen nicht weniger Luft, weil sie besser sind, sondern weil sie ruhiger und/oder trainierter sind. Hier sollte man als Anfänger ansetzen. Ein Sparen von Luft ist die falsche Idee.
7.4 Erste Hilfe
7.4.1 Rettungskette
7.4.1.1 Vor dem Tauchen
Die Rettungskette beim Tauchen beginnt vor dem Tauchen. Wichtig zu wissen ist:
- Wo befindet sich das Tauchgebiet?
- Wo ist das nächste Telefon oder Handy? Tel: 112
- Welche Notfalleinrichtungen stehen zur Verfügung?
- Wo befindet sich das nächste Krankenhaus?
- Wo befindet sich die nächste Druckkammer? ( z.B. Dirk Elfes in Hof oder Überlingen am Bodensee )
- Welche Möglichkeiten eines Notfalltransportes sind vorhanden?
Notrufnummern (nur im Notfall benutzen!)
|
Beschreibung |
Telefon-Nr. |
|
Rettungsdienst Deutschland |
112 |
|
DAN Europe |
00800-32 66 68 783 |
|
DAN Europe 24h |
+39 06 4211 8685 |
7.4.1.2 Erste Hilfe bei einem Tauchunfall
Grundregel: Was sich nicht wehrt, wird reanimiert.
Die Grundidee dahinter ist, dass man keine wertvolle Zeit mit Prüfungen (Blutdruck, Atmung,
Herzschlag) verschwenden soll, in dieser Zeit könnte das Gehirn schon geschädigt werden.
Bei Bewusstsein bekommt man das schon mit und der Patient wehrt sich.
Ablauf:
- Tauchunfall erkennen (ggf. selbst absichern)
- Hilferuf
- Retten / Bergen (sich selbst nicht in Gefahr bringen)
- Opfer ist bei Bewusstsein:
- Ja, ansprechbar
- Maßnahmen falls notwendig
- Sauerstoff (immer)
- Nein, nicht ansprechbar
- Kopf überstrecken
- Atemwege kontrollieren und frei machen
- Setzt Spontanatmung ein?
- Ja (bei 60-70%)
- Sauerstoff (immer)
- Notarzt
- Nein
- Reanimation (ideal mit Sauerstoff)
- Ja (bei 60-70%)
- Ja, ansprechbar
7.4.1.3 Nach einem Tauchunfall
Beim Eintreten eines Tauchunfalls:
1. S o f o r t m a ß n a h m e n
2. N o t r u f
3. E r s t e H i l f e
4. R e t t u n g s d i e n s t
5. K r a n k e n h a u s
7.4.2 Reanimation
Die Aufgabe der Reanimation ist es, die Sauerstoff-Versorgung des Gehirns und damit die
Hirnfunktionen aufrecht zu erhalten. Deshalb wird so lange reanimiert, wie es möglich ist
(Achtung, das ist sehr anstrengend).
Erstes Ziel: NO-FLOW-TIME so kurz wie möglich halten, d.h.
- 1 - 3 mal beatmen, dann v.a. das Herz massieren
(um den Kreislauf in Schwung zu halten und den Sauerstoff auch zum Gehirn zu bringen, sonst nützt das schönste Beatmen nichts). - 4 – 5 cm tief, kurz und kräftig drücken, Frequenz: ca. 100 – 120 / Min.
Zwischen 2 Pumpstößen Brustkorb komplett entlasten- 15x bei 2-Helfer-Methode
- 30x bei 1-Helfer-Methode
Ideal ist es, statt Beatmen Sauerstoff zu verwenden.
Der Helfer kniet aufrecht neben dem Patienten, seine Schultern befinden sich senkrecht über
dem Brustbein des Patienten. Der Helfer drückt rhythmisch mit dem Gewicht seines Oberkörpers,
während seine Arme gestreckt und die Ellenbogen durchgedrückt sind.
7.4.3 Weiteres Vorgehen
- Reanimation
- Erstversorgung, Sauerstoff, Schockbehandlung
- Lagerung
- Telefon / Funkspruch
- ständige Kontrolle der Vitalfunktionen
- Befragung der beteiligten Gruppenmitglieder
- Erstellung eines Unfallberichtes mit Tauchgangs-Protokoll:
- Genaue Aufzeichnung des Tauchgangprofils mit Wiederholungstauchgängen, Tiefe, Zeit, Deko-Stufen und Pausen
- Auftreten und Art der Krankheitssymptome
- Eingeleitete Erste Hilfe Maßnahmen
- Verlaufskontrollen
- Sicherstellen des Tauch-Computers
- Informationen an den behandelnden Arzt
- Transport ins Krankenhaus oder Druckkammer
7.5 Dekompressionskammer
7.5.1 Allgemein

Die Idee ist es einen höheren Druck zu erzeugen und dann einen höheren Sauerstoffanteil zu geben. Durch den höheren Sauerstoff-Partialdruck wird Sauerstoff zusätzlich im Blut gelöst und so durch den Körper transportiert (und kommt so auch an die angestrebten Organe). Auf diese Weise bekommt man bis zu 20mal mehr Sauerstoff in den Körper als normal.
Die Kammer wird in der Regel mit Druckluft gefahren, während der Patient eine Maske mit Sauerstoff auf hat (reiner Sauerstoff in der ganzen Kammer wäre zu gefährlich).
Durch den hohen Sauerstoff-Partialdruck kann ohnmächtig werden oder einen epileptischen Anfall bekommen. Deshalb muss man den Patienten ständig überwachen. Aus diesem Grund ist eine nasse Dekompression auch viel zu gefährlich.
7.5.2 Tinnitus
Dekompressionskammer
-Behandlung oft nur privat, ca. 120-150 EUR pro Behandlung.
Bei Tinnitus
meistens ca. 10-15 Behandlungen.
Hier geht es i.d.R. darum, dass durch starke Druckwellen (Schlag auf Ohr, explodierender
Mitteldruckschlauch, laute Töne, usw.) die H-Zellen in der Schnecke geschädigt werden,
z.B. geknickt.
Die H-Zellen sind so eine Art Härchen, die sich mit den Schwingungen bewegen und
Schwingungs-/Frequenz-Änderungen feststellen. Geschädigte/tote H-Zellen bleiben stehen,
während die umgebenden H-Zellen weiter schwingen, so bekommt das Gehirn Fehlmeldungen
geliefert, z.B. ein Klingeln im Ohr.
H-Zellen werden schlecht durchblutet. Die Idee dahinter ist es, durch viel Sauerstoff
die H-Zellen wieder aufzupeppeln, so dass sie nicht absterben.
Mit Dekokammer-Behandlungen (i.d.R. reichen ca. 10) in den ersten 4 Monaten hat man gute
Chancen das zu heilen oder zu verbessern (Meistens schicken einen die Krankenkassen aber
erst nach 10 Jahren vorbei, nachdem nichts anderes geholfen hat).
7.5.3 Deko-Unfall
In der Regel bilden sich (zu große) Gasbläschen in einer Ader oder im Gewebe.
Im Gewebe können sie benachbarte Zellen zerdrücken/verdrängen, in einer Ader diese blockieren.
Bei einer Druckkammerbehandlung innerhalb von 4 Stunden wird durch den hohen Druck die
Gasblase verkleinert und kann ggf. weiter gehen und abgeatmet werden.
Nach 4 Stunden wird die Gasblase vom Körper immer mehr mit Fibrin umlagert.
Eine spätere Dekokammer-Behandlung lässt dann zwar die Gasblase schrumpfen, die Fibrin-Blase
besteht aber weiter und verstopft die Ader.
Typische Behandlungen gleich nach einem Deko-Unfall sehen z.B. so aus:
- Auf 50 m mit Druckluft, ca. 40 min
- Danach langsam austauchen mit steigendem Sauerstoffanteil
- Gesamtbehandlung ca. 5 Stunden
Typische Nachbehandlungen länger nach einem Deko-Unfall sehen z.B. so aus:
- Auf 18 m ca. 1- 1¼ Std,
- dann langsam mit steigenden Sauerstoffanteil austauchen
- Gesamtbehandlung ca. 5 Stunden
7.5.4 Kohlenmonoxyd-Vergiftung
Bei einer CO-Vergiftung (Feuerwehr, Motoren in geschlossenen Räumen, usw.) wird im Körper innerhalb von 4 Stunden die Hälfte CO abgebaut. Mit einer Dekokammer-Behandlung schafft man das in 20-40 min.
